
Téléchargez l’article au format PDF
Albert LEVY
Architecte – urbaniste, chercheur au Centre National de la Recherche Scientifique (CNRS), membre du laboratoire Architecture Ville Urbanisme Environnement (LAVUE)
École nationale supérieure d’architecture Paris-Val de Seine
Les problèmes qui se posent aujourd’hui, avec l’explosion des maladies chroniques, se sont posés, d’une ma-nière plus ou moins similaire, dans le passé. Aux causes sociales et urbaines des épidémies de maladies infec-tieuses du XIXe et début du XXe siècle, l’urbanisme hygiéniste a voulu apporter ses solutions. Face à la crise sanitaire actuelle, ne doit-on pas renouer avec la santé environnementale, soulevant la question d’un nouvel hygiénisme ?
Pour un renouveau des rapports entre urbanisme et santé
La révolution industrielle a concentré dans les villes habitants et travailleurs, dans des conditions misérables et insalubres favorisant le développement d’épidémies de maladies infectieuses, que la médecine de l’époque ne parvenait pas à endiguer : épidémies de choléra, variole, rougeole, scarlatine, typhoïde… se répandaient, créant une véritable crise sanitaire. Face à l’impuissance de la médecine, les solutions pour lutter contre la propagation des épidémies vont venir de l’urbanisme, comme pratique d’abord (cités ouvrières, grands travaux), comme théorie ensuite (mouvement moderne), puis comme discipline (enseignement). Tout au long du XIXe et début XXe, la doctrine médicale hygiéniste va nouer une alliance avec l’urbanisme.
Dans la première moitié du XIXe, avant les grandes découvertes de Pasteur (1822-1895), les odeurs pestilentielles et le « mauvais air » étaient accusés d’être les agents propagateurs de ces infections. Grâce aux travaux de Pasteur et de ses disciples, la microbiologie et la bactériologie mettent fin à cette « théorie des miasmes » et à la croyance associée, la « théorie de la génération spontanée » (développement spontané des germes sans cause externe). La révolution pasteurienne bouleversera la pratique médicale. Les médecins hygiénistes vont jouer un rôle politique important durant la IIIe République avec les techniciens et ingénieurs municipaux et, plus tard, les urbanistes. L’hygiénisme se traduira ainsi dans la législation sanitaire, puis dans l’urbanisme dont il favorisera la naissance.
Législation sanitaire et hygiéniste
Dès le début du XIXe l’hygiénisme a donné lieu à une réglementation sanitaire (par exemple le décret de 1810 soumettant à autorisation administrative les manufactures et ateliers qui répandent une odeur insalubre ou incommode, ou, plus tard, la loi de 1894 du « tout-à-l’égout »). Celle-ci a constitué les prémices de la première grande loi de santé publique en France en 1902, loi qui a créé des dispensaires de prévention et des bureaux municipaux d’hygiène s’occupant de la voirie, des égouts, de la collecte des déchets, de l’identification des îlots insalubres… 1
Innovations urbanistiques et naissance de l’urbanisme
Parallèlement, des expérimentations urbanistiques alternatives ont été imaginées : cités ouvrières (autour des villes minières), cités utopiques (Phalanstère de Fourier, Familistère de Guise…). À Paris, dès 1853, Haussmann engage de grands travaux publics destinés aussi à modifier la situation sanitaire de la capitale par des interventions sur l’espace urbain de trois ordres : système de percées et nouveaux îlots à cour dans le but de ventiler et d’aérer la ville ; système de parcs et d’espaces verts pour apporter de l’oxygène ; réseaux d’adduction d’eau et d’égouts pour l’assainissement.
La première loi d’urbanisme, loi Cornudet (1919-1924), initie l’urbanisme de plan où l’hygiène occupe une place importante. Le premier manuel d’urbanisme est publié à cette époque et l’Institut d’urbanisme de Paris est créé.
Ildefons Cerdà ( Teoría General de la Urbanización, 1867) va théoriser l’urbanisme hygiéniste progressiste en proposant, pour la première fois, l’îlot ouvert avec jardin intérieur, qu’il applique à son plan de Barcelone. En Angleterre, Ebenezer Howard (Garden Cities of To-morrow, 1898), a, quant à lui, avancé le modèle de cité-jardin, combinant les avantages de la ville et de la campagne, d’une taille limitée à 30 000 habitants.
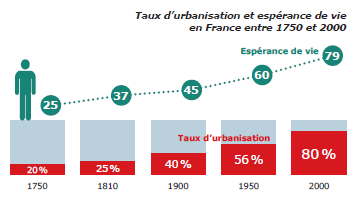
Jusqu’au milieu du XXe siècle, la doctrine hygiéniste va accompagner le développement de l’urbanisation et stimuler les innovations urbanistiques : l’espérance de vie s’allonge de 20 ans.
Les modèles urbains du XXe pour une ville plus saine
La préoccupation sanitaire reste prégnante durant la première moitié du XXe siècle avec trois grands fléaux qui continuent de sévir en France : la tuberculose avec 150 000 morts par an, la syphilis avec 140 000 et le cancer avec 40 000. En l’absence de solutions thérapeutiques – on connaissait la cause (microbes, virus), mais on n’avait pas encore de vaccins ni d’antibiotiques – le sanatorium, remède par le soleil et le grand air, restait l’unique traitement contre la tuberculose. Pour endiguer cette « peste blanche », l’urbanisme va à nouveau être mis à contribution en activant le levier hygiéniste : faire entrer l’air, le soleil et la lumière partout dans les logis et les espaces collectifs, pour tuer les germes et, pour cela, faire éclater l’îlot. L’urbanisme progressiste, porté par les CIAM (congrès internationaux d’architecture moderne, 1928-1956), le Bauhaus (1919-1933), et le mouvement moderne en général, va faire de l’îlot ouvert, puis des barres séparées, éloignées des voies, et de l’axe héliothermique (orientation), ses principaux instruments, bouleversant la forme urbaine traditionnelle. La charte d’Athènes (1933), manifeste doctrinal des CIAM, va codifier l’ensemble autour de quatre fonctions (habitat, travail, loisirs, circulation) et de la notion de zoning. Elle influencera tout l’urbanisme d’après-guerre (grands ensembles et rénovation urbaine). L’évolution des formes urbaines a donc été davantage déterminée par l’impératif sanitaire que par le mode de production industrielle capitaliste.
Aux États-Unis, Frank Lloyd Wright, critiquant les conséquences sanitaires néfastes de la grande ville américaine dense, compacte, propose un autre modèle différent de la cité-jardin : la ville diffuse (Broadacre City, 1934), ville-paysage étalée dans l’espace, basée sur la voiture individuelle et la maison unifamiliale en série, où l’urbanisation, dissoute dans la nature, doit offrir aux habitants un environnement plus sain, chacun disposant d’un petit jardin.
Le divorce entre l’urbanisme et la santé
La séparation entre urbanisme et médecine, se produit vers la fin des années 1960, début 1970, avec la fin des grands ensembles et des ZUP (circulaire Guichard, 1973), emblématiques de cet urbanisme. D’une part, la médecine, qui a fait des progrès fulgurants, s’affranchit de l’espace et de l’environnement ; avec la pharmacologie triomphante on passe au tout thérapeutique. D’autre part, l’urbanisme poursuit sa voie en se dégageant des préoccupations de santé qui ne sont plus de son ressort, pour s’attacher au fonctionnement de la ville, aux flux, à la mobilité…, en recherchant de nouveaux modèles urbains 2. De nouvelles modalités de fabrication de la ville autour de la notion de projet urbain apparaissent plus tard, mettant fin à l’urbanisme opérationnel étatique centralisateur.
Une critique de l’urbanisme hygiéniste et fonctionnaliste par les sciences sociales se développe. On lui reproche son caractère moraliste et l’omission des dimensions constitutives de la ville, son urbanité, comme la mixité, la sociabilité, l’espace public, la forme urbaine, l’histoire et le patrimoine… Avec la prise de conscience de l’importance des flux et de la connectivité, l’urbanisme de réseaux devient déterminant pour la forme des villes nouvelles et de la périurbanisation. La mondialisation, qui impacte la croissance des villes, produit une nouvelle figure urbaine : la métropole (et son processus la métropolisation), indissociable de l’urbanisme stratégique avec ses notions de performance, de productivité, de concurrence, de marketing urbain dans le nouveau contexte néolibéral de compétition mondiale, conduisant à une fracture territoriale entre métropoles interconnectées, qui gagnent, et espaces urbains non métropolitains à l’écart, en déclin. L’impératif productiviste a supplanté l’impératif sanitaire.
L’expansion des maladies chroniques : pour une nouvelle alliance entre urbanisme et santé
« L’épidémie mondiale de maladies chroniques » qui se diffuse aujourd’hui (OMS) 3, remet la question sanitaire au-devant de la scène, interrogeant l’environnement et sa dégradation : l’urbanisme est à nouveau interpellé sur sa responsabilité et sa finalité. Des réalités rendent compte de cette « transition épidémiologique » :
- en France, une personne sur trois est concernée par une maladie chronique 4 ; le cancer touche 350 000 personnes chaque année, 2/3 ont des causes environnementales ; l’évolution des ALD entre 1990-2015 en témoigne ;
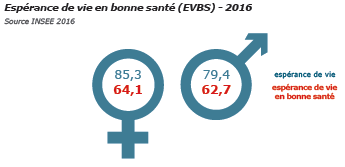
- depuis 2014, l’espérance de vie stagne en France (INSEE) et on vit en mauvaise santé plus longtemps 5.
Il s’agit d’une crise sanitaire non dite, qu’on ne veut pas voir. La médecine, malgré ses progrès énormes ces dernières décennies, semble impuissante à juguler l’explosion des maladies chroniques, dites également maladies de civilisation. Il faut donc revenir au principe de précaution, se tourner à nouveau vers la prévention et interroger les facteurs urbains et environnementaux, questionner la ville actuelle, sa forme, sa production, son fonctionnement dans l’origine de cette nouvelle crise sanitaire. Une crise liée aussi à la crise écologique et climatique que nous traversons, et dans laquelle la ville et l’urbanisme ont une grande part de responsabilité : une nouvelle alliance entre urbanisme et santé est à (re)trouver. Parmi les nombreux défis sanitaires à affronter, on peut relever trois grandes causes dans l’expansion des maladies chroniques liées au milieu de vie urbain.
La contamination chimique de l’air intérieur par les perturbateurs endocriniens (PE) dans les espaces où nous passons 80 % de notre temps. La pollution chimique est généralisée et les PE se trouvent partout (terre, eau, air, alimentation, emballages, bouteilles en plastique, produits d’entretien, cosmétiques…), dans les matériaux de construction (fenêtres et planchers en PVC, moquettes, peintures, isolants, cloisons, meubles…). Ils affectent la qualité de l’air intérieur (logements, écoles…) en raison également d’une mauvaise ou insuffisante ventilation. Ils sont à l’origine d’allergies, d’irritations, d’infections, d’intoxications… ; enfants en bas âge et femmes enceintes sont particulièrement exposés. Ils expliquent, selon de récentes études, l’augmentation de certains cancers (sein, prostate) et la croissance des problèmes d’infertilité, d’obésité, de diabète 6.
La contamination de l’air extérieur par les particules fines et très fines (PM10, PM2.5) dues au chauffage résidentiel et tertiaire et au trafic routier. Cette diffusion de particules nocives pour la santé est favorisée par l’urbanisme de réseaux et l’étalement induit des villes qui imposent la multiplication des déplacements motorisés énergivores, polluants et responsables des émissions d’oxydes d’azote. Certaines industries et incinérateurs d’ordures participent aussi à cette pollution atmosphérique. Une étude publiée en mars 2019 7 a évalué 67 000 décès prématurés dus aux particules fines en France en 2015 (révisant le chiffre de 48 000).
Le dérèglement climatique, enfin, causé par les émissions de gaz à effet de serre (GES) générées par la consommation croissante d’énergies fossiles nécessaires au fonctionnement urbain. L’urbanisme moderne a été déterminé par les énergies fossiles (charbon puis pétrole). La ville, dans sa forme, son fonctionnement, son métabolisme, est la principale source d’émissions de GES (80 % d’émissions de GES dans le monde). Le GIEC, dans ses rapports successifs, n’a cessé d’alerter sur les conséquences catastrophiques pour la planète et les écosystèmes terrestres d’un réchauffement climatique qui dépasserait 2 °C (limite fixée à la COP21) à la fin du siècle. Les effets sanitaires attendus de la crise climatique sont de deux ordres : directs (stress thermique dû aux canicules, stress dû aux accidents et événements extrêmes, maladies respiratoires…) et indirects (interactions avec l’environnement entraînant une dégradation des milieux, maladies invasives et vectorielles, allergies…). En dépit des promesses de réduction, la croissance des émissions mondiales de GES se poursuit, entraînant un réchauffement climatique inéluctable. À côté d’une politique de réduction se pose donc aussi la question d’une action d’adaptation des villes au dérèglement climatique, par un urbanisme dirigé contre les îlots de chaleur urbains, les inondations : verdissement, renaturation, désartificialisation des sols, attention portée à la densité, mobilité durable… Transition urbaine et transition énergétique sont indissociables.
Tels sont les défis sanitaires auxquels l’urbanisme doit aussi répondre. Toute une série d’expériences urbaines va dans ce sens : écoquartiers, « villes en transition », agriculture urbaine, canopée urbaine, économie circulaire… Mais au regard des enjeux, nous en sommes aux balbutiements et la dimension sanitaire est souvent absente. Pour protéger les populations et les écosystèmes terrestres de l’exposition aux substances chimiques toxiques, aux pollutions de l’air et aux conséquences du changement climatique, une véritable politique de transition écologique, énergétique et urbaine doit être engagée : les enjeux actuels de santé (pour l’homme et la biodiversité) exigent un éco-urbanisme attentif à ces questions. À l’instar de l’urbanisme hygiéniste qui a cherché des modèles urbanistiques pour prévenir et limiter les causes des maladies infectieuses, on doit aujourd’hui, face à la nouvelle crise sanitaire, en mobilisant les connaissances développées par les sciences sociales, écologiques, médicales et urbaines, construire un éco-urbanisme avec la santé environnementale pour horizon, en renouant les liens entre urbanisme et santé.
Bibliographie
LÉVY A., Ville urbanisme et santé, Les trois révolutions, Mutualité française/Pascal, 2012.
CHOAY F., L’Urbanisme, utopies et réalités, Seuil, 1966.
CICOLELLA A., Toxique planète. Le scandale invisible des maladies chroniques, Seuil, 2013.
SERVIGNE P. et STEVENS R., Comment tout peut s’effondrer, Seuil, 2015.
- Elle ne concerne que les villes de plus de 20 000 habitants. Il faudra attendre 1920 pour avoir un embryon de ministère de la Santé, appelé ministère de l’Hygiène, de l’assistance et de la prévoyance.
- « Team X », 1960-1981 et, par exemple, Le Mirail à Toulouse, terminé en 1972, archétype de l’urbanisme de dalle.
- Halte à l’épidémie mondiale de maladies chroniques, OMS, 2006.
- André Grimaldi, Les maladies chroniques. Vers la troisième médecine, Odile Jacob,2017.
- La Suède par exemple a une espérance de vie en bonne santé supérieure à la France (73 ans pour les hommes contre 62,7 ans, 73,3 pour les femmes contre 64,1). L’UE a introduit l’indicateur d’espérance de vie sans incapacité (EVSI).
- la Santé publique France a, pour la première fois, alerté sur la présence de ces polluants du quotidien, que sont les PE, dans l’organisme des Français, jugés cancérogènes avérés ou suspectés (enquête septembre 2019).
- European Heart Journal, mars 2019.
Contenu additionnel :
Version longue de l’article : LEVY Albert_Vers un nouvel hygiénisme_version longue







Pingback: Confort moderne de nos familles – Histoires De Nos Familles